Saphenion®: Chronische Erkrankung nach Beinvenenthrombose – das postthrombotische Syndrom (PTS)
Saphenion®: Chronische Erkrankung nach Beinvenenthrombose – das postthrombotische Syndrom (PTS) tritt als schwerwiegende Komplikation in der späteren Phase (ca. 3 – 6 Monate) nach einer Venentrombose der tiefen Beinvenen auf. Die in der Frühphase mögliche Lungenembolie ist zwar zunächst gefürchtet ob der gravierenden akuten Folgen. Allerdings hat das postthrombotische Syndrom (PTS) ausgeprägtere chronische, nur unzureichend therapierbare Nebenwirkungen zur Folge.
In der BRD treten pro Jahr ca. 800 000 Beinvenenthrombosen auf (ohne Berücksichtigung der hohen Anzahl nach Covid-19 Infektionen und – Impfungen). Bei 25 – 50% der betroffenen Patienten kommt es in der Folge zu Lungenembolien. Davon verlaufen fast 25% tödlich. Nur bei 11% der tödlichen Lungenembolien wurde in der Vordiagnostik die Ursache – eine tiefe Beinvenenthrombose – diagnostiziert!
Lediglich bei 17% der betroffenen Patienten wurde primär eine Beinvenenthrombose beschrieben, in 25% der Fälle wird erst nach der Lungenembolie eine tiefe Beinvenenthrombose erkannt.
Dieses Phänomen trat im Übrigen in den letzten 5 Jahren auch sehr häufig auf – Covid-19 Patienten und auch Covid – und Grippeschutz – Geimpfte haben gehäuft Thrombosen mit nachfolgender Lungenembolie erlitten!
Daraus wird deutlich, dass die tiefe Venenthrombose eine hohe Dunkelziffer hat und häufig erst an ihren oft schwerwiegenden oder gar tödlichen Komplikationen erkannt wird. Dies hat sich auch heute nicht geändert. Ganz im Gegenteil werden – nach unseren Erfahrungen in der Saphenion® Akutsprechstunde bei der Diagnostik in stationären Akuteinrichtungen häufig lediglich orientierende Laboruntersuchungen (D-Dimer-Bestimmung) durchgeführt. Eine orientierende und beweisende Ultraschalluntersuchung findet nicht statt. Patienten werden mit Thromboseprophylaxe – Tabletten in die ambulante Versorgung entlassen. Häufig sollen dann Hausärzte die weitere Diagnostik veranlassen oder durchführen – ein fatales Missverständnis über den Verlauf und die Schwere der Grunderkrankung!
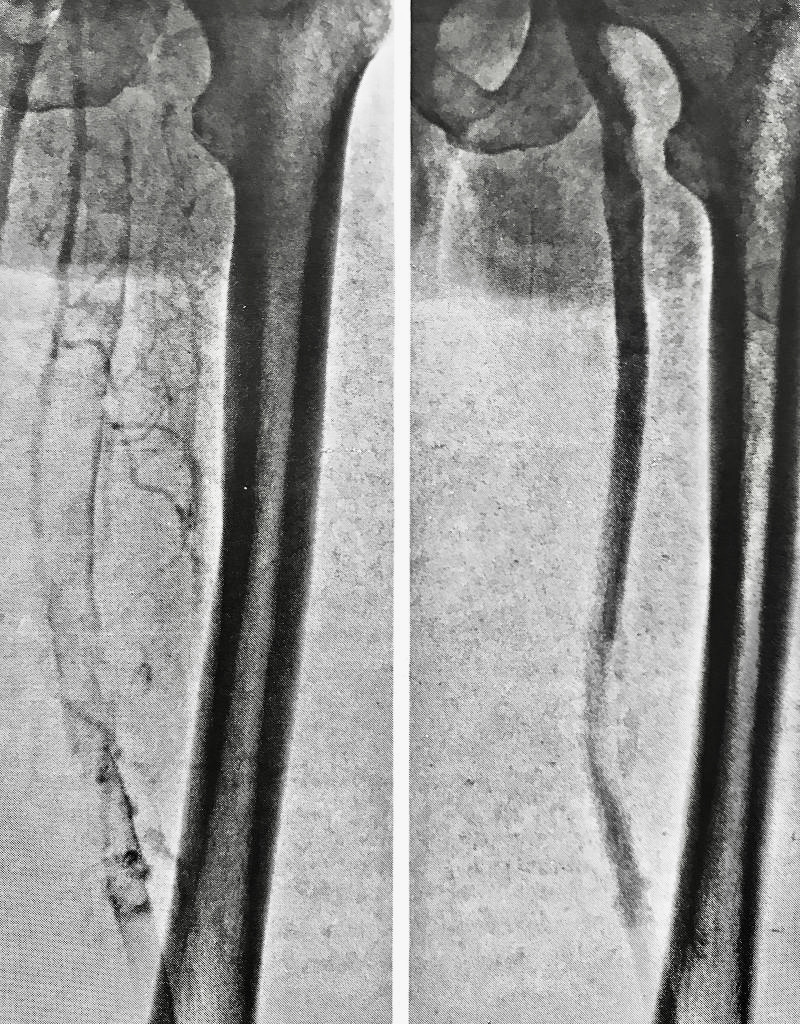
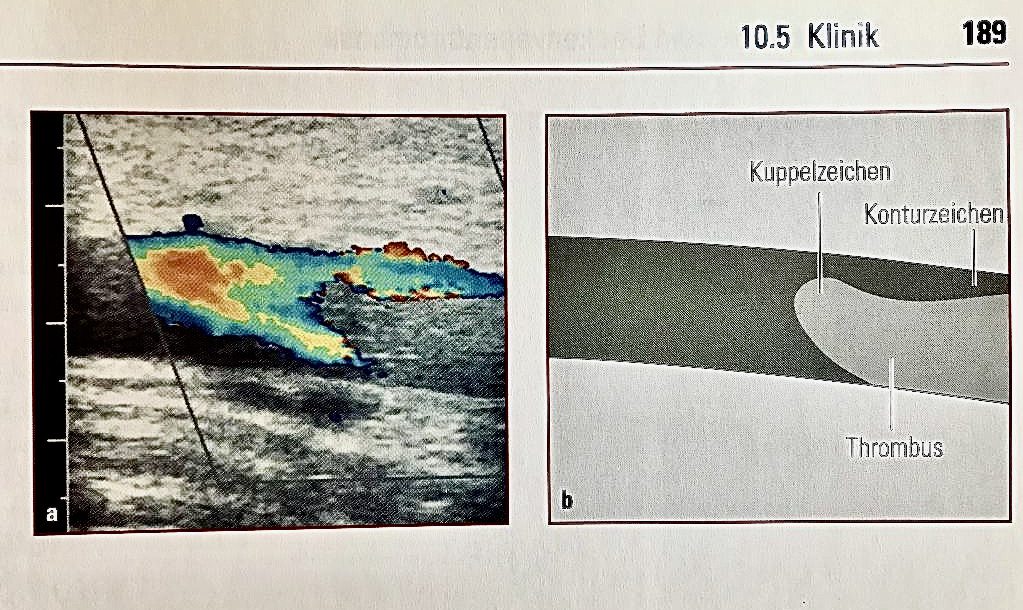
Saphenion®: Chronische Erkrankung nach Beinvenenthrombose – postthrombotische Veränderungen
Etwa ab 1954 ist für die chronischen Folgen der Beinvenenthrombose der Begriff des postthrombotischen Syndroms (PTS) in die Gefäßmedizin eingeführt worden (Halse). Etwa 65% aller Patienten entwickeln nach einer Beinvenenthrombose ein postthrombotisches Syndrom. In der BRD sind ca. 5% der Bevölkerung (> 4 Mio. Patienten! ) mit den klinischen Veränderungen eines PTS konfrontiert. In der Regel treten bei all diesen Patienten für 2 Monate jährlich PTS – bedingte Krankheitstage ein. Eine Berentung der an PTS – Erkrankten erfolgt ca. 7 Jahre eher vor Eintritt in das eigentliche Rentenalter.
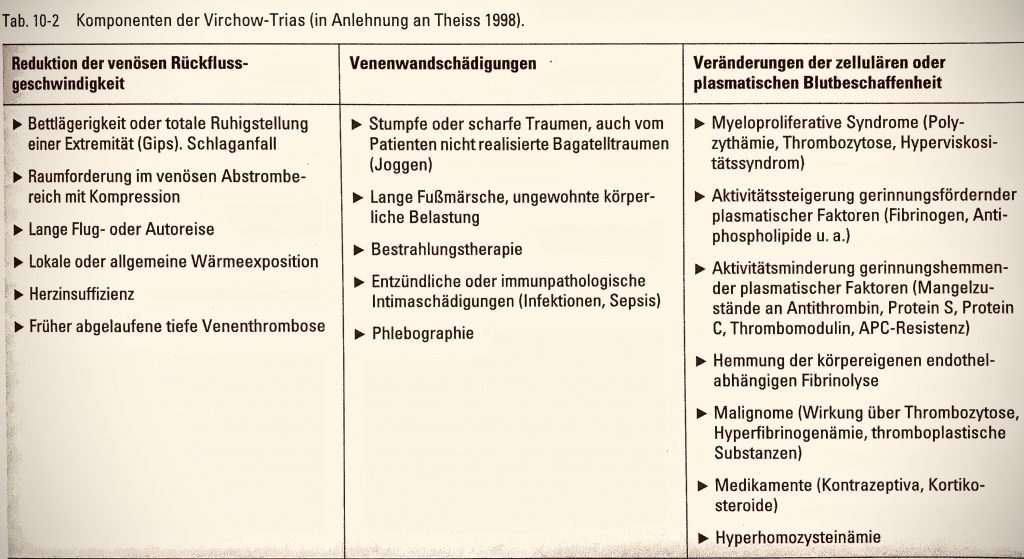
Seit 1856 ist die Entstehung von tiefen Venenthrombosen in ihrer Ursache geklärt. Rudolf Virchow, Chirurg und Pathologe in Berlin und Würzburg (geb. 1821 Pommern, gest. 1902 Berlin) beschrieb in seiner bekannten Virchow – Trias die Faktoren einer möglichen Thrombose (Gerinnselbildung) sehr genau. Diese sind heute noch weitgehend gültig.
Verletzungen der Veneninnenwand, verlangsamter Blutfluss und erhöhte Gerinnbarkeit sind die von Virchow genannten maßgeblichen Ursachen. In der abgebildeten Tabelle sind Diese dezidiert aufgeführt.
Die Ursachen des PTS liegen in einer unvollständigen Auflösung eines bestehende Thrombus in den tiefen Beinvenen, egal ob eine chirurgische oder medikamentöse Therapie durchgeführt wurde. Der Thrombus (Blutgerinnsel) wird zu Bindegewebe umgebaut, dadurch bleibt in den tiefen Venen ein Abflusshindernis bestehen. Zum Einen entstehen nunmehr Umgehungskreisläufe (Kollateralen) – häufg über bestehende Hautvenen, gleichzeitig werden Venenklappen in den tiefen Venen und Verbindungsvenen zerstört (Leitvenenkrampfadern) und durch den steigenden Druck in den Umgehungsvenen (Hautvenen!) werden auch diese zu Krampfadern umgebaut. Zusätzlich wird der Rückfluss von Gewebewasser (Lymphe) vorwiegend über die Lymphbahnen der Unterhaut realisiert und führt zu einer drastischen Ansammlung von Gewebewasser im Unterhautgewebe (Fettgewebe!).
Die letztendlich pathologische Causa ist ein drastisch ansteigender pathologischer Druck in den tiefen Venen, Verbindungsvenen und Hautvenen. Auch die Muskelvenen sind davon betroffen. Somit ist nicht nur der venölse Rückstrom massiv gestört, auch der arterielle Einstrom in den Muskel und der notwendige Sauerstoffaustausch sind limitiert und führen jeweils zu erheblichen Beschwerden und Funktionseinschränkungen.
Saphenion®: Chronische Erkrankung nach Beinvenenthrombose – klinische Symptome PTS
Das PTS ( postthrombotisches Syndrom ) zeigt sich am Anfang zunächst durch ein Anschwellen (Ödeme) in der Knöchelgegend, am Unter – / Oberschenkel sowie einem unspezifischem Schweregefühl der Beine und einem Spannungsschmerz am Unterschenkel. Diese Symptome nehmen in der wärmeren Jahreszeit noch einmal drastisch zu – so daß betroffene Patienten gerade auch im Sommer zum Venenspezialisten kommen.
Die Ödeme sind zunächst weich, werden aber im Laufe zwischen einigen Monaten und wenigen Jahren oft fest mit Hautveränderungen und Hautverfärbungen (rote / braune Pigmentationen) und der Ausprägung von sekundären Krampfadern der Hautvenen und Verbindungsvenen (Perforanzvenen) sowie auch der Stammhautvenen (Vena Saphena magna / Saphena parva). Die Haut neigt zu Entzündungen und Ekzemen und zu Infektionen durch Hautbakterien und – pilzen.
Im Endpunkt kann es zu Hautläsionen mit folgenden sog. „Offenen Beinen“ (Ulcus cruris) kommen. Diese entstehen vorwiegend an den an der Unterschenkelinnenseite vermehrt bestehenden Verbindungsvenen (Perforanzvenen). Daneben besteht ein deutlich erhöhtes Risiko an wiederholt auftretenden Hautvenenthrombosen (früher Venenentzündung).
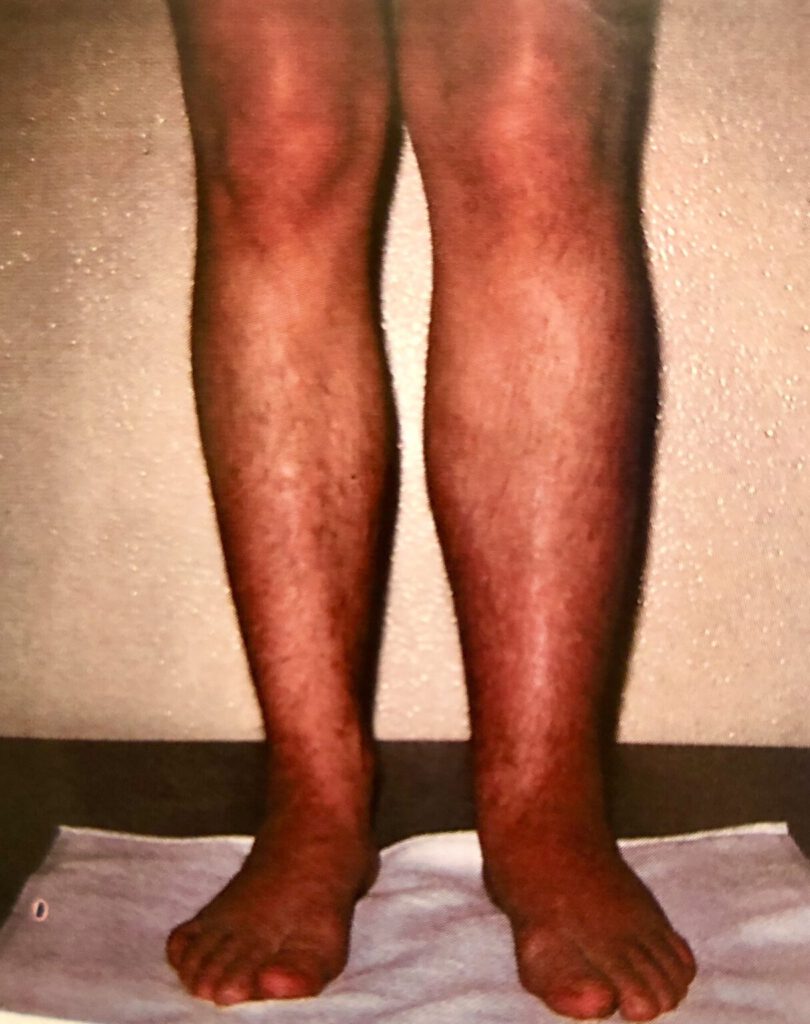

Saphenion®: Chronische Erkrankung nach Beinvenenthrombose – Therapieoptionen beim PTS
Die Therapie muß das Ziel haben, die venösen und lymphatischen Druckverhältnisse am Bein, insbesondere aber am Unterschenkel zur normalisieren, d.h. den Druck drastisch zu reduzieren.
Zunächt stehen nicht operative Verfahren an erster Stelle:
Es wird eine konsequente Kompressionstherapie mit Kompressionsverbänden und Kompressionsstrümpfen der Klasse 2 oder 3, unbedingt als Maßstrumpf, empfohlen und ist unabdingbar! Dies betrifft alle Lebenssituationen, insbesondere aber das Stehen und Sitzen am Arbeitsplatz, im Flugzeug, Auto und auch auf dem Motorrad, im Theater oder beim Konzert.
Lymph – / Gewebemassagen beim Physiotherapeuten und auch mit einem Massagegerät in der Wohnung sind ebenfalls wiederholt einzusetzen. Regelmäßigen Wassergymnastik in der Schwimmhalle, im See, am Fluss oder Meer haben ebenfalls eine sehr hohe therapeutische und subjektive Effektivität.
Hochlagern des betroffenen Beines, wann immer möglich, erreicht eine zeitweise positive Wirkung!
Daneben kommt kühlenden und hautpflegenden Einreibungen ebenfalls eine wichtige befundverbessernde Wirkung zu. Der reine Alkohol – Kühlverband führt dagegen zu einer Aufrauhung der Hautstrukturen und damit langfristig eher zu einer Verschlechterung des Hautbefundes am Unterschenkel.
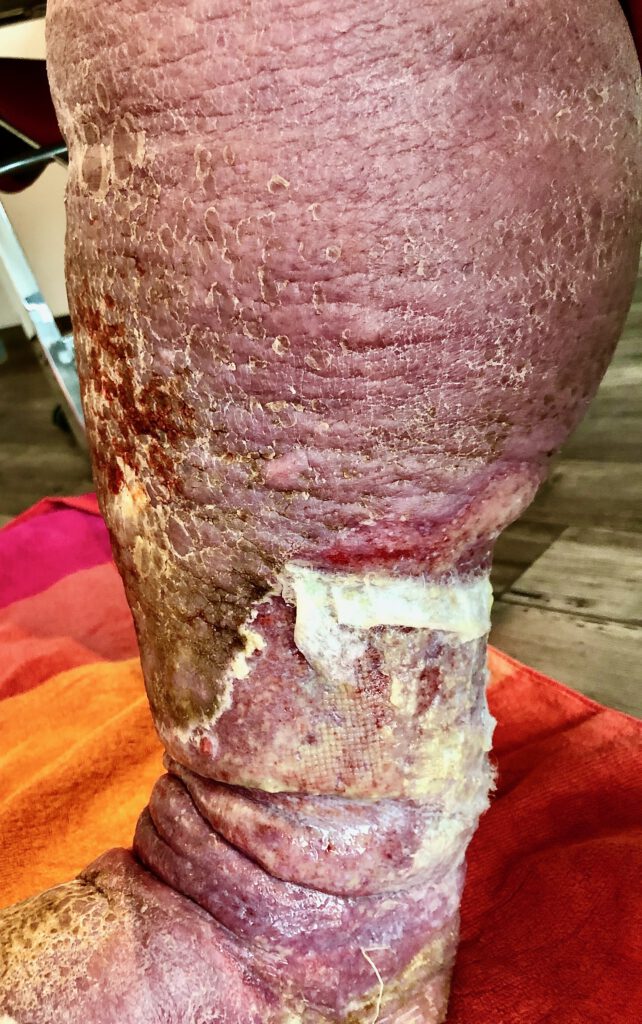
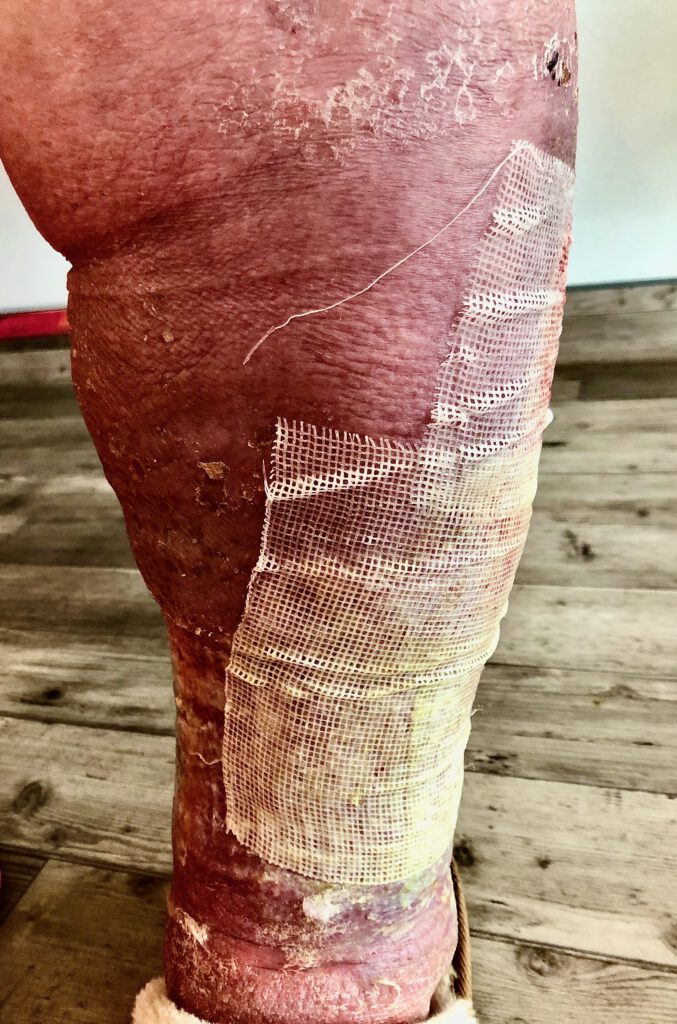
Ein aktueller Fall vom 21.04.22
Massives Lipödem, Lymphödem und Phlebödem bei massiv erweiterten Stammkrampfadern der Magnavene an beiden Beinen ( Durchmesser der Venen 2 cm! ).
Dazu kommt ein postthrombotisches Syndrom am rechten Bein ( li. Bild ) und eine durch Covid-Impfung – induzierte Ulcusbildung auch am linken Bein bei massiven Venenentzündungen ( re. Bild ).
Operative Verfahren stehen ebenfalls zur Verfügung
Die „Offenen Beine“ wurden bereits in den 80er Jahren des 19. Jahrhunderts operativ therapiert, bis dann ab 1906 die heute noch bekannte „Stripping“ – Op Einzug in die Chirurgie hielt. Dabei war man sich bewusst, dass um die Haut – und Gewebegeschwüre herum auch Nerven – und Lymphbahnen bereits verletzt waren – und deshalb sah man die Radikalität des operativen Herausziehens von Krampfadern mit den entsprechenden bekannten Nebenwirkungen Nervenriß und Lymphbahnverletzung als das kleinere Übel an. Das „Offene“ Bein musste zur Abheilung gebracht werden. Das diese radikale Methode in den letzten 50 Jahren (ab 1949) zur vermeintlichen Methode der 1. Wahl wurde, scheint unter diesem Aspekt nicht ganz verwunderlich.
Jedoch sehen moderne operative Verfahren insbesondere minimalinvasive schonende Techniken vor – In jedem Fall ultraschallgesteuert – haben sich die verschiedenen Katheterverfahren den 1. Platz in den operativen Verfahren gesichert. Heute werden sekundäre Stamm – und Seitenastkrampfadern in nahezu jeder Ausprägung minimalinvasiv mittels endovenöser Kathetertechnik therapiert.
Inzwischen werden auch defekte Verbindungsvenen sehr effektiv kathetergestützt behandelt. Hier stehen die Mikroschaumtherapie, der Laser – / Radiowellenkatheter, als auch der Venenkleber VenaSeal® zur Verfügung.
Die radikalen operativen Verfahren sind nach unserer eigenen Erfahrung eher nur noch in Ausnahmefällen zu wählen. Vermeintliche Venenklappentransplantationen, Venenklappenplastiken oder auch Prothesenummantellung von Stammkrampfadern sind für die Therapie eines postthrombotischen Syndroms eher nicht effektiv und deshalb fehlt hier eine sinnhafte Indikation!
Abschließend sei darauf verwiesen, dass natürlich auch Patienten mit einer durch die Grippe – oder Covid-19 Infektion oder auch bei einer durch Grippeschutz – oder Covid-19 Impfung hervorgerufenen Beinvenenthrombose ein postthrombotisches Syndrom entwickeln können und deshalb auch diese chronischen Veränderungen beobachten und ggf. behandeln lassen sollten.
Eric Clapton 2013 in der Royal Music Hall London
Photos / Video: Claudia, Madlin, Nina, Utzius
Literatur / Links:
Denck, H. und van Dongen, R.J.A.M.: Therapie der Venenerkrankungen – Traum und Wirklichkeit; TM-Verlag 1989.
Hirsch, Tobias: Das postthrombotische Syndrom – Häufigkeit, Diagnosestellung, Probleme bei der Klassifikation; Phlebologie, Nr. 3, 6/2021; Thieme Verlag, Stuttgart.
Klüken, Norbert: Die akute und chronisch venöse Insuffizienz; Schattauer Verlag Stuttgart, 1990
Mörl H. und Menges H.W.: Gefäßkrankheiten in der Praxis; Chapmann & Hall, London, 1996
Reich-Schupke, S.: Das postthrombotische Syndrom: Vasomed 6/2024; S. 223 – 238
Weber, J. und May R.: Funktionelle Phlebologie: Thieme Verlag Stuttgart, New York; 1990
https://www.saphenion.de/news/saphenion-rostock-krampfadern-und-thrombose
